Blocs A-V (atrio-ventriculaire)
La conduction de l’influx peut être perturbée à n’importe quel niveau du système de conduction. Rappelons que la conduction A-V proprement dite ne comprend que le passage à travers le nœud A-V et le faisceau de His. Par contre, telle qu’elle est mesurée sur l’ECG de surface, elle inclut également l’activation des oreillettes. Les blocs de conduction A-V sont d’étiologie très variée, que ce soit une sclérose des voies de conduction, une cardiomyopathie, une cardiopathie ischémique, des troubles électrolytiques ou une intoxication médicamenteuse (digitalique notamment).
Selon le degré du trouble conductif, on distingue 3 types de blocs.
-
Au niveau suprahissien en amont du faisceau de His, y compris le nœud A-V.
-
Au niveau intrahissien, soit dans le tronc du faisceau de His.
-
Au niveau infrahissien, soit simultanément dans les deux branches du faisceau de His.
Le bloc A-V du 1er degré
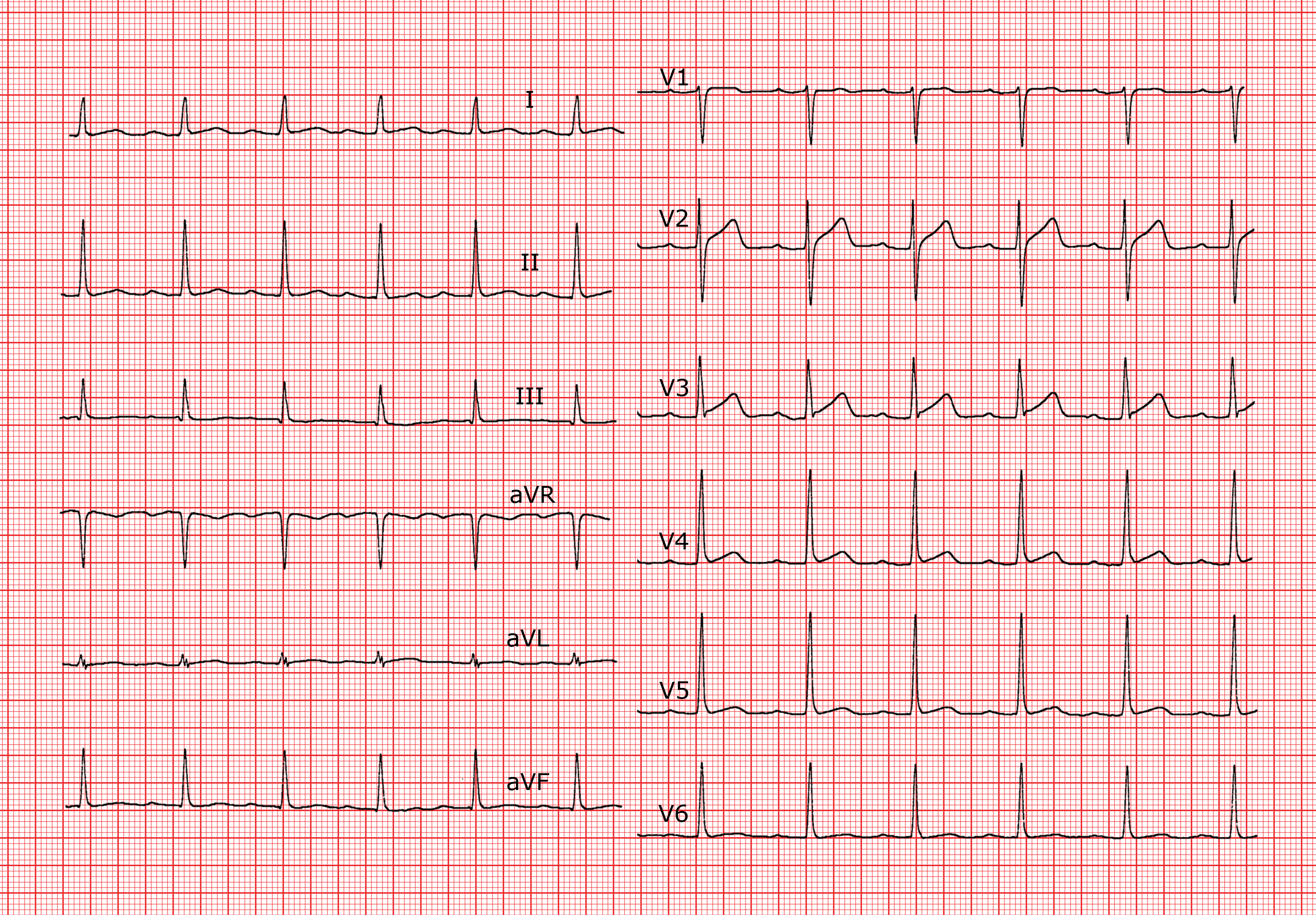
Le bloc du 1er degré se traduit par un prolongement de l’intervalle PQ ou PR au-delà de 200 ms. En fait il ne s’agit pas vraiment d’un bloc mais d’un retard de conduction. En pratique, cet espace mesure le temps entre le début de l’onde P et la première déflexion (onde Q ou onde R) du complexe ventriculaire. Il comprend le temps de passage de l’influx à travers les oreillettes, le nœud A-V et le réseau His-Purkinje. Dans certaines dérivations, la partie initiale de l’onde P peut être isoélectrique, ce qui raccourcit artificiellement l’espace PR. Par conséquent, il doit être mesuré dans la dérivation où il est le plus long. Le bloc est le plus souvent situé dans le noeud A-V.
Le bloc A-V du 2e degré
Il en existe 2 types.
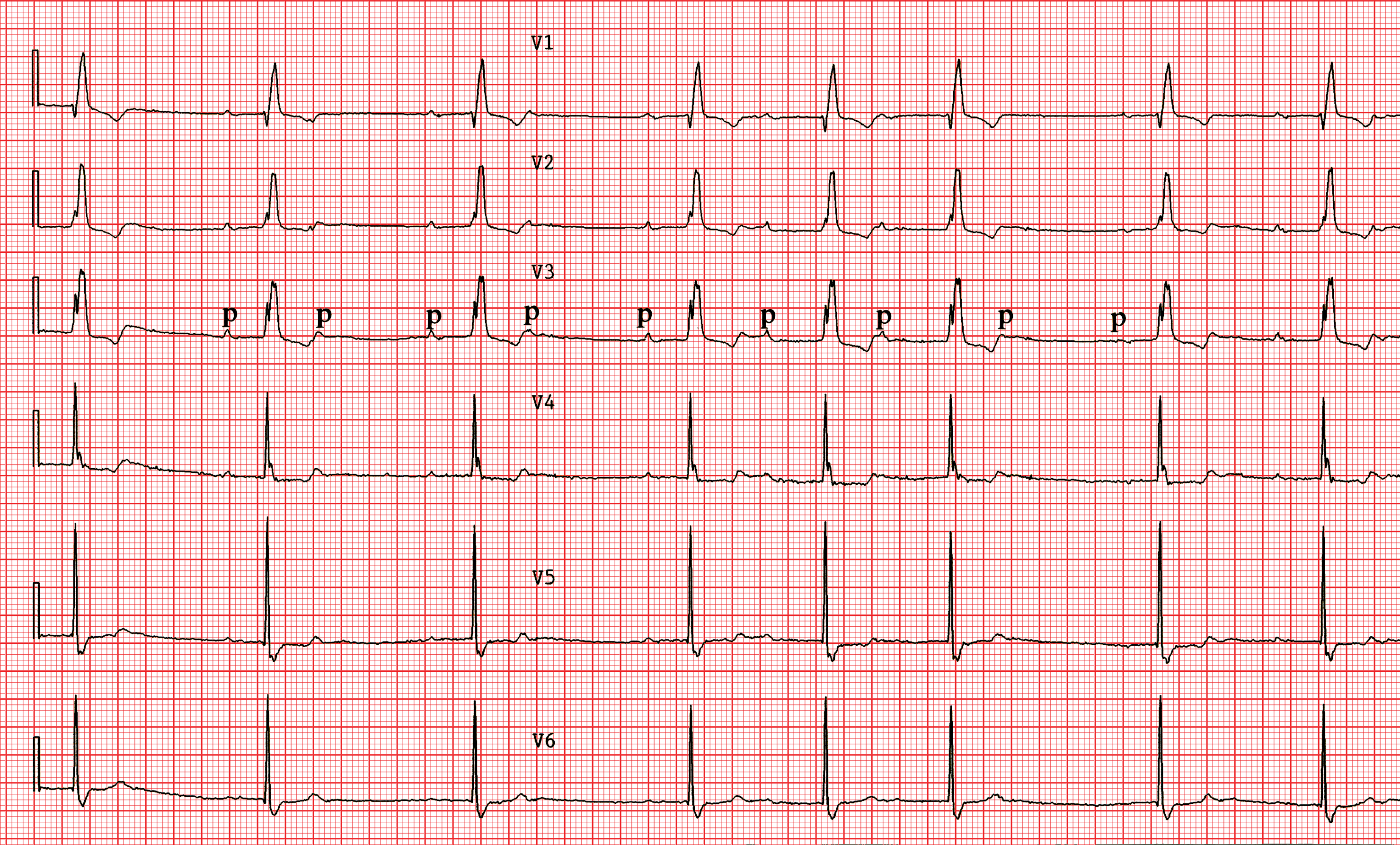
Bloc du 2e degré de type Wenckebach
Le bloc A-V de type Wenckebach ou Mobitz I se manifeste par un allongement progressif de la conduction A-V précédant une onde P bloquée. Le phénomène se reproduit par périodes plus ou moins longues. La mesure de chaque PR montre que leur durée s’allonge progressivement jusqu’à avoir un P non conduit. Ce bloc apparaît souvent lorsqu’il y a une accélération de la fréquence cardiaque. Un phénomène de Wenckebach est caractérisé par quatres éléments: (1) un premier PR normal ou légèrement prolongé. (2) un allongement progressif (sur 3 ou 4 cycles) des intervalles PR. (3) finalement un P non conduit. (4) un raccourcissement des intervalles RR précédant le P non conduit, avec une discrète accélération de la fréquence cardiaque de base.
Bloc du 2e degré de type Mobitz II
Le type II ou bloc A-V de type Mobitz II consiste en un blocage isolé de la conduction sans allongement préalable de l’intervalle PR. Il y a alors une ou plusieurs ondes P bloquées. En principe, l’activité auriculaire reste régulière, mais on observe parfois une arythmie ventriculo-phasique, en ce sens que l’espace P-P qui contient un QRS est plus court que les autres. Fréquemment un bloc de branche y est associé et le QRS est large. Il s’agit le plus souvent d’un bloc infrahissien.

Cas particulier: le bloc du 2e degré 2:1
Le bloc deux pour un (bloc 2:1) peut-être de type Mobitz I ou II donc infrahissien ou intranodal. Une activité auriculaire est conduite, la suivante est bloquée et ainsi de suite de façon permanente. Il y a donc autant d’ondes P conduites que d’ondes P bloquées et il y a deux fois plus d’ondes P que de complexes QRS.
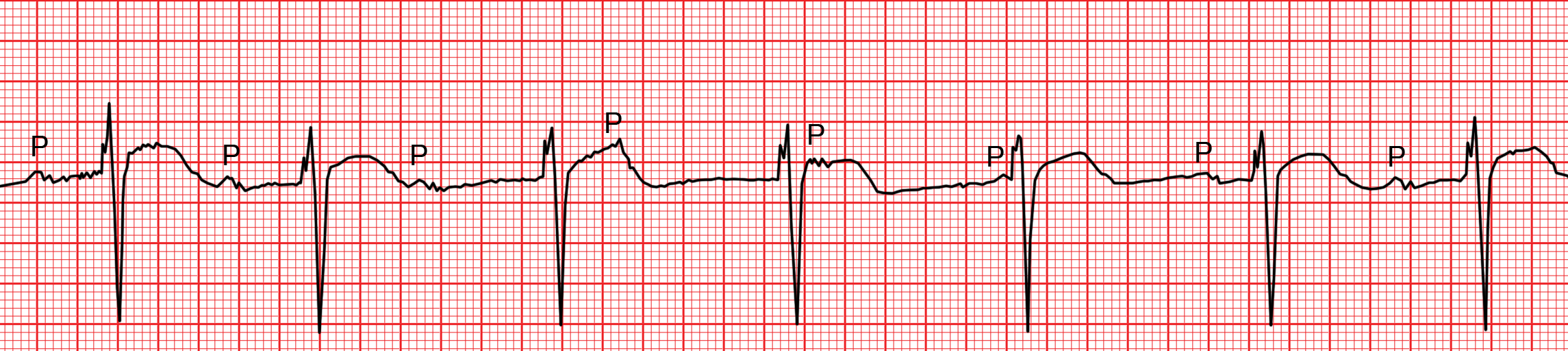
Le bloc A-V du 3ème degré ou bloc A-V complet
Le bloc A-V du 3ème degré est également nommé “bloc complet” par référence à une interruption totale et permanente de la conduction A-V. L’activité auriculaire reste sinusale alors que l’activité ventriculaire est assurée par un foyer d’automatisme ventriculaire, dont la fréquence est nettement plus basse (40 à 50 bpm). En d’autres termes, il y a coexistence de deux rythmes totalement dissociés, l’un auriculaire, marqué par les ondes P, l’autre ventriculaire marqué par les QRS. A l’installation d’un bloc, il se peut que le foyer d’automatisme ventriculaire ne prenne le relais qu’après plusieurs secondes. Il se produit alors une “pause ventriculaire”, parfois responsable des syncopes caractéristiques de ce trouble de la conduction.
Un bloc A-V peut exister même si le rythme de base n’est pas sinusal comme c’est le cas en présence d’un flutter auriculaire ou d’une fibrillation auriculaire. Il n’y a pas d’ondes P, mais des oscillations de la ligne de base et une parfaite régularité des complexes QRS.
Localisation anatomique du bloc
La localisation du bloc peut avoir des conséquences thérapeutiques. L’aspect de l’électrocardiogramme dépend d’une part du site du bloc de conduction et d’autre part du rythme de substitution.
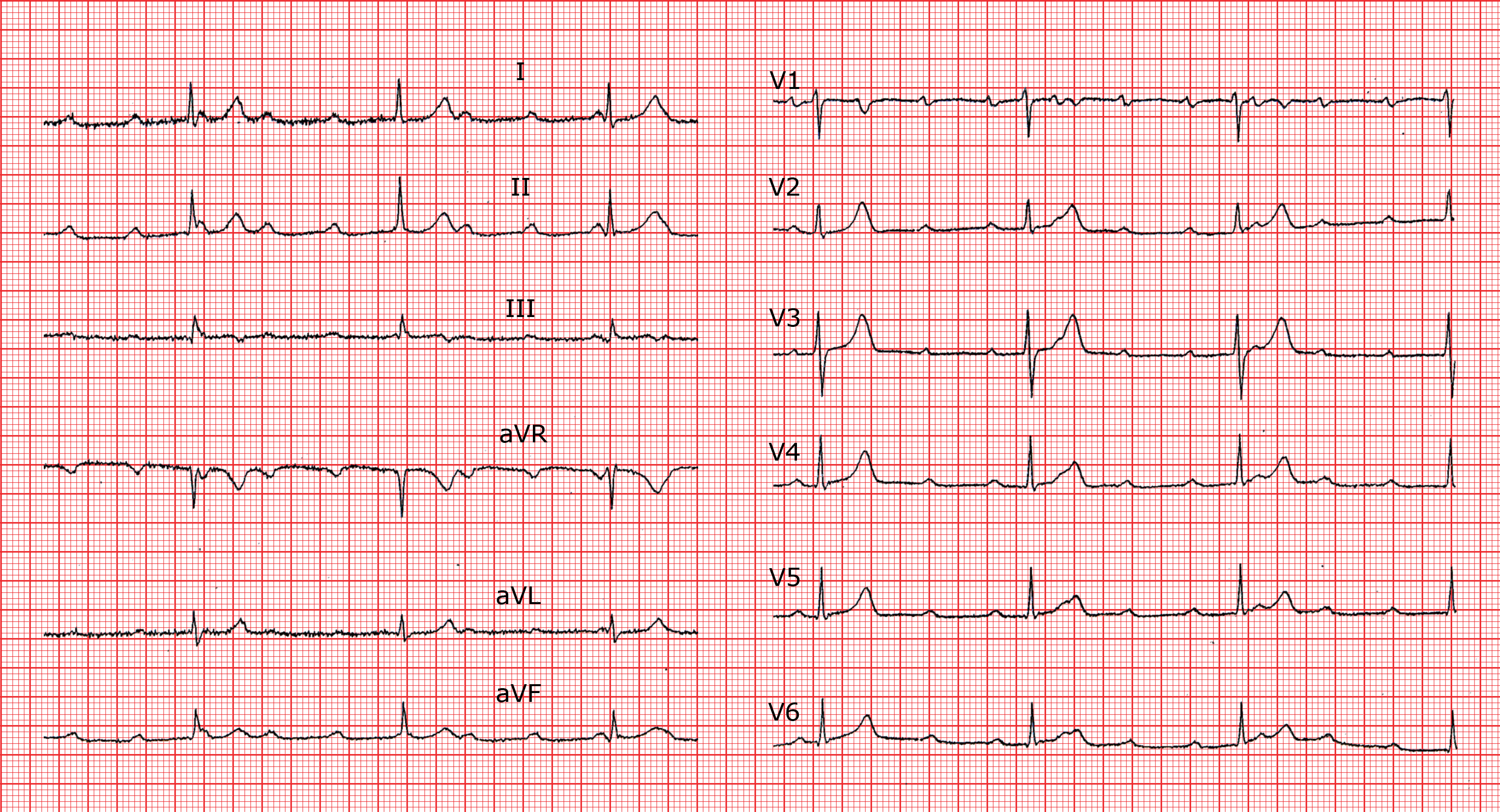
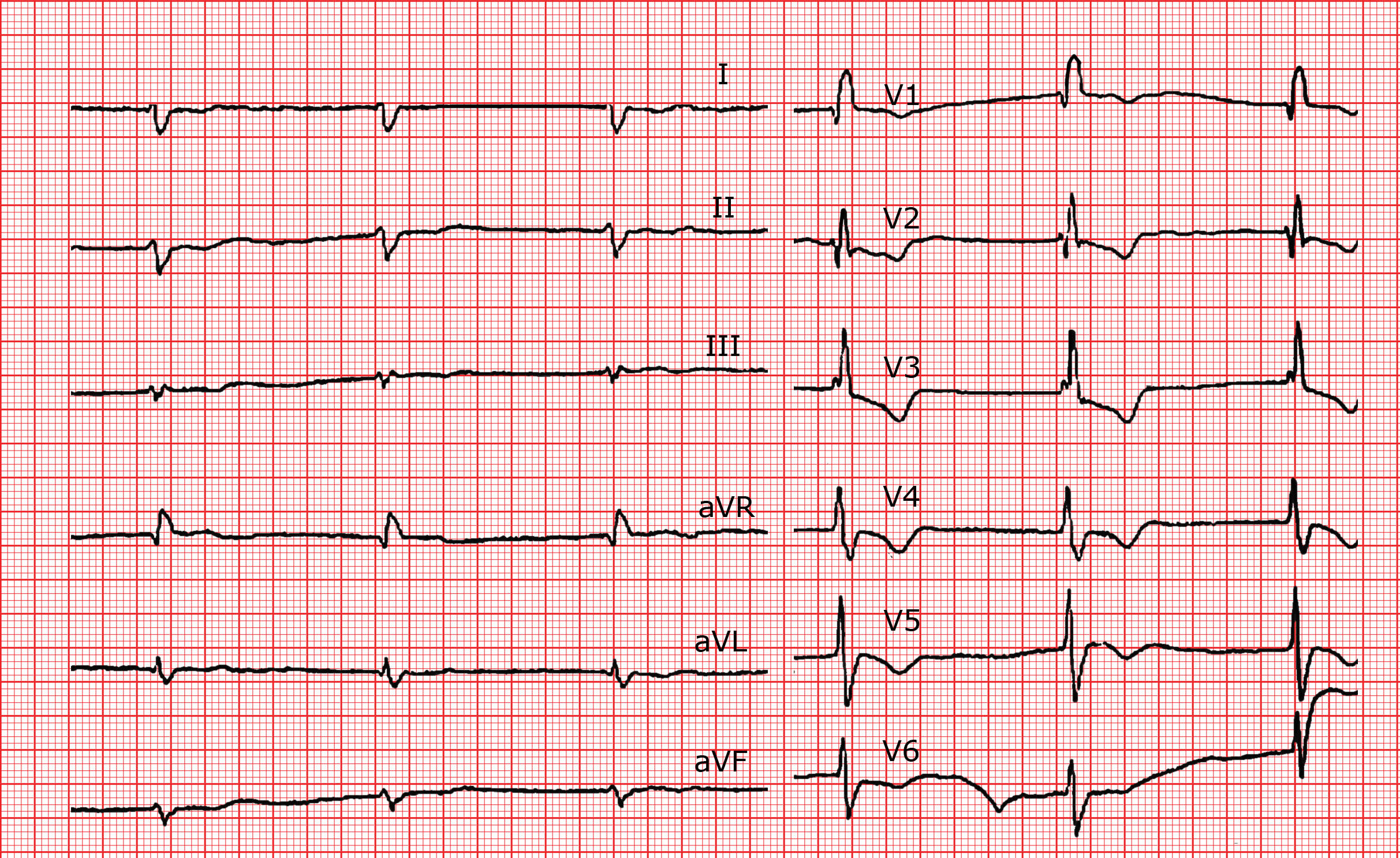
Bloc suprahissien
Le foyer de substitution est nodal ou hissien. Dans les deux cas, l’influx emprunte le tronc, puis simultanément les deux branches du faisceau de His (tout comme en l’absence de troubles conductifs). Les complexes QRS sont donc fins. Un bloc de branche préexistant peut avoir élargi le QRS, qui aura l’aspect classique du bloc de branche (ou de l’hémibloc).
Bloc intrahissien
Le foyer de substitution est situé dans la partie distale du tronc du faisceau de His et ses deux branches sont également dépolarisées simultanément, comme c’est le cas pour le bloc suprahissien. A moins d’un bloc de branche préexistant, les complexes QRS restent fins.
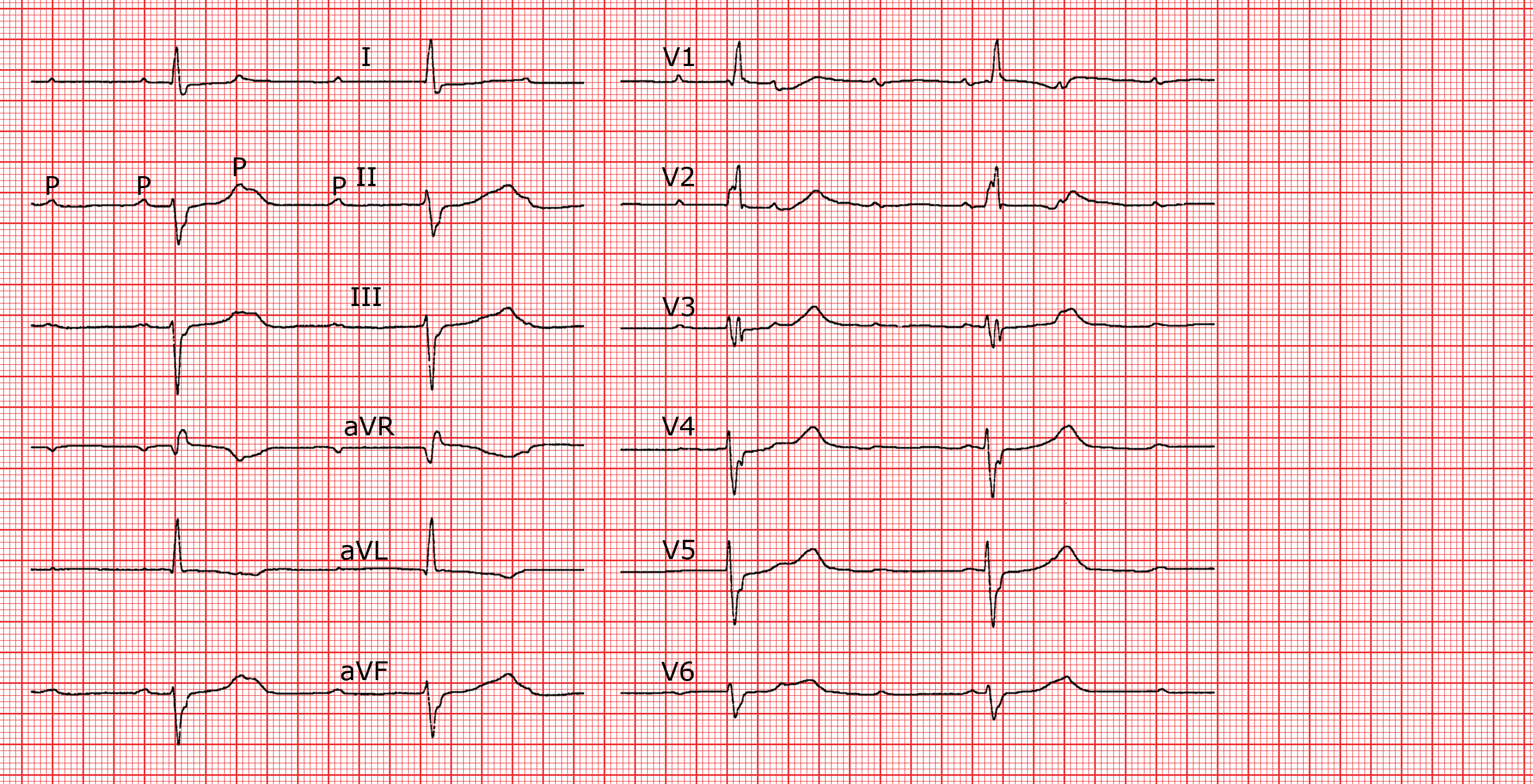
Bloc infrahissien
Le bloc infrahissien est le résultat d’une lésion touchant en même temps les deux branches du faisceau de His. Le foyer de substitution, localisé comme toujours en aval de la lésion, se trouvera dans la portion distale de l’une de branches du faisceau de His ou, plus distalement encore, au niveau ventriculaire.
Un foyer situé dans l’une des branches va engendrer un QRS élargi, comme le ferait un bloc de branche controlatéral. Par exemple, si le foyer de substitution se trouve sur l’hémibranche gauche, la morphologie du QRS sera celle d’un bloc de branche droit doublé d’un hémibloc postérieur gauche.
Situé plus distalement, au niveau ventriculaire, le foyer de substitution va produire un QRS élargi, complètement atypique, qui ne rappelle en rien celui d’un bloc de branche gauche ou droit. Le rythme est dit “idioventriculaire”.
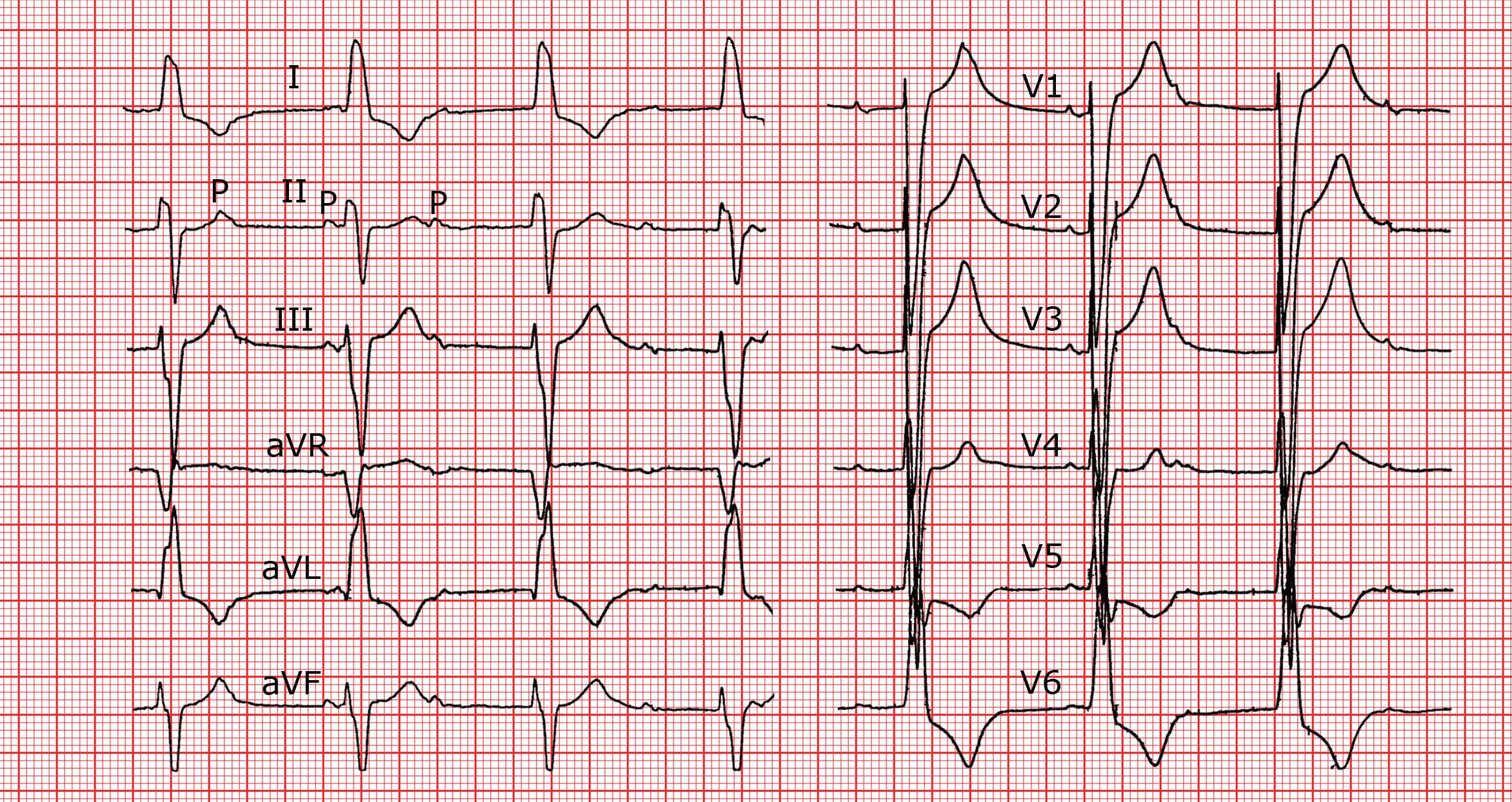
Eléments de diagnostic
L’ECG de surface ne permet pas de distinguer le bloc suprahissien du bloc intrahissien. Cependant, l’expérience montre que le bloc A-V à QRS fins est beaucoup plus souvent intrahissien que suprahissien (nodal ou jonctionnel). Par contre, un bloc à QRS fortement élargis, qui n’ont pas l’aspect typique d’un bloc de branche gauche ou droit, est presque toujours infrahissien. Dans bien des cas, la localisation du bloc n’est possible que par un enregistrement endocavitaire.
QRS fins
Il s’agit généralement d’un bloc suprahissien, nodal ou intrahissien.
QRS larges avec une morphologie de bloc de branche
Il s’agit généralement d’un bloc infrahissien. Souvent un bloc de branche unilatéral préexiste et lorsque la deuxième branche ne conduit plus, il apparaît un bloc A-V complet.
Dans certains cas, il peut coexister un bloc supra ou intrahissien et un QRS large s’il y a association entre un bloc A-V (haut situé) et un bloc de branche.
Finalement, lorsque le QRS est très large avec une morphologie n’évoquant pas un bloc de branche classique, l’origine du rythme est idioventriculaire.