Kardiale Erregung
Unter der kardialen Erregung versteht man die gemeinsamen Phänomene der De- und Repolarisation der Vorhöfe und Kammern.
Vorhofaktivierung
Die kardiale Aktivierung nimmt ihren Ausgang vom Sinusknoten, dem physiologischen Schrittmacher, welcher am Übergang der Vena cava superior zum rechten Vorhof gelegen ist (und sich bis zur Christa terminalis ausdehnt); seine Aktivität ist nicht sichtbar auf dem EKG. Diese Struktur besitzt einen Automatismus: Ihr Ruhepotenzial vermindert sich kontinuierlich (diastolische spontane Depolarisation). Wenn das Schwellenpotenzial erreicht ist, wird ein Aktionspotenzial ausgelöst. Die Erregung wird auf die Vorhöfe übertragen, von wo sie sich von oben nach unten und von rechts nach links ausbreitet, in Abwesenheit von spezifischen Erregungsleitungsbahnen. Der rechte Vorhof wird zeitlich vor dem linken Vorhof erregt.
Elektrokardiographische Konsequenzen
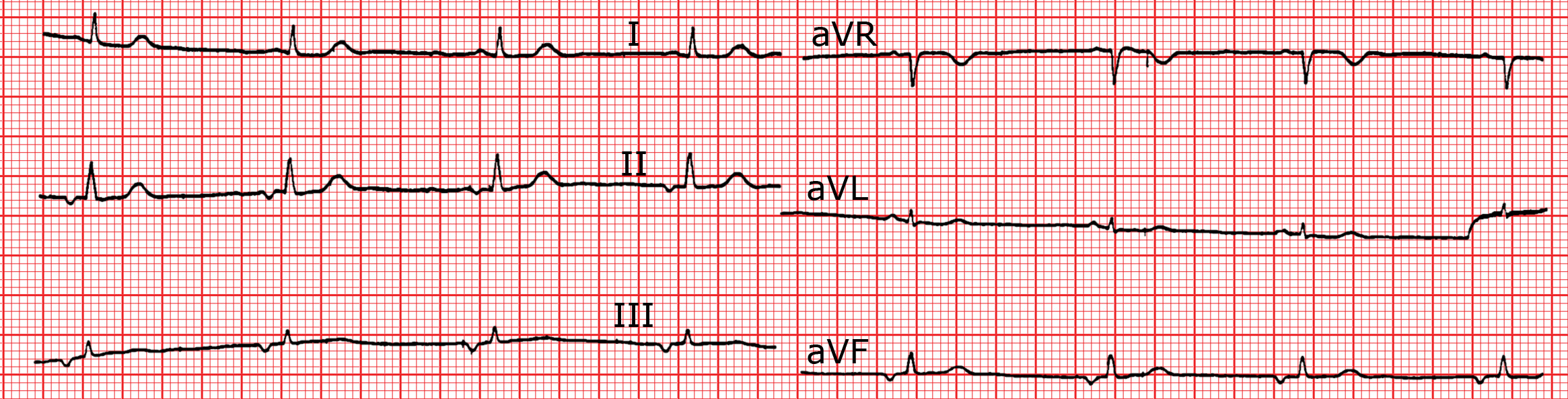
Die Vorhoferregung wird im EKG durch die P-Welle sichtbar. Der erste Teil entspricht der Depolarisation des rechten Vorhofs, der terminale Teil der Erregung des linken Vorhofs. Im Sinusrhythmus ist die P-Welle normalerweise positiv in I, II, III und aVF, negativ in aVR. Die frontale Achse befindet sich zwischen 0° und + 75°, die Dauer beträgt zwischen 80 und 100 ms. Wenn die P-Welle negativ in den Ableitungen II, III und aVF ist, dann erfolgt die Vorhoferregung retrograd (in kaudo-kranialer Richtung). Dies findet sich bei bestimmten Formen von supraventrikulären und ventrikulären Rhythmusstörungen. Wenn sie negativ in I und aVL ist, erfolgt die atriale Depolarisation von links nach rechts und beginnt im linken Vorhof. Zusätzlich zu den Variationen der Achse kann die Amplitude und Dauer der P-Welle variieren, wie in der ersichtlich ist. In ist eine normale P-Welle abgebildet (Dauer < 100 ms). In besteht entweder eine Hypertrophie des linken Vorhofs oder eine intraatriale Überleitungsstörung, beides kann einen Doppelgipfel und eine Verlängerung der P-Welle (Dauer > 100 ms) bewirken. In besteht eine Hypertrophie des rechten Vorhofs mit Erhöhung der Amplitude der P-Welle (> 2.5 mm in II oder in III).
Die AV-Überleitung: Das PR- bzw. PQ-Intervall
Die Erregung nutzt spezifische Leitungsstrukturen, um von den Vorhöfen auf die Kammern zu gelangen: Den AV-Knoten (oder Tawara-Knoten), welcher sich im basalen Teil des rechten Vorhofs befindet und durch das His-Bündel verlängert wird. Dieses teilt sich in zwei Schenkel (Tawara-Schenkel): der rechte Schenkel zieht entlang der rechten Seite des intraventrikulären Septums, der linke Schenkel hingegen teilt sich schnell in zwei Faszikel, einen vorderen und einen hinteren Faszikel. Einige Autoren postulieren die Präsenz von drei Faszikeln oder sogar eine multiple Aufteilung auf der linken Seite, aber das Konzept der zwei einzelnen Faszikel überwiegt und wird im klinischen Alltag überwiegend verwendet. Das normale PR- oder PQ-Intervall hat eine Dauer von 120 - 200 ms.
Elektrokardiographische Konsequenzen
Die Depolarisationen des AV-Knotens und des His-Bündels erscheinen nicht auf dem Oberflächen-EKG; zwischen dem Ende der P-Welle und dem Beginn des QRS-Komplexes, welcher die Kammererregung widerspiegelt, ist die EKG-Linie isoelektrisch.
Die Kammererregung: Der QRS-Komplex
Die Kammererregung erfolgt sequentiell durch die Erregungsausbreitung über das His-Bündel. Sie beginnt im mittleren Teil der linken Seite des Septums, um sich nach rechts und nach vorne zu entwickeln: Der resultierende Vektor hat die entsprechende Orientierung. In den Ableitungen, die auf den linken Ventrikel gerichtet sind (I, aVL und V4 bis V6), ist initial eine kleine negative Q-Zacke erkennbar, welche der Aktivierung des Septums entspricht, gefolgt von einer positiven R-Zacke mit großer Amplitude, die der Aktivierung der freien Wand der linken Kammer entspricht. Anschließend folgt die negative S-Zacke, welche die Aktivierung der basalen Anteile der linken Kammer widerspiegelt.
Die Aktivierung entwickelt sich in Richtung der subendokardialen Anteile des Myokards der Kammern: Der Vektor erfährt eine Rotation nach links und nach hinten, dies verstärkt sich bis zur vollständigen Aktivierung der Kammern, welche sich nach apiko-basal ausrichtet. Dieser Prozess terminiert sich durch die Aktivierung der am meisten posterior gelegenen Anteile der Kammer und des Septums.
Elektrokardiographische Konsequenzen
Der elektrische Vektor verändert aufgrund der oben beschriebenen Vorgänge ständig seine Größe und Richtung. Abhängig von den Ableitungen wird dies von einem dreiphasigen Ventrikulogramm reflektiert, beschrieben durch die drei Buchstaben QRS (entweder mit kleinen oder großen Buchstaben, je nach Größe der Amplitude).
In einigen speziellen Fällen besteht nach der S-Zacke ein zweiter positiver Ausschlag (Aspekt rSR’). Die R-Zacke muss nicht vorhanden sein, das Ventrikulogramm präsentiert sich in diesem Fall mit einer einzigen negativen Deflektion (Aspekt QS).
In den präkordialen Ableitungen, welche den rechten Ventrikel abbilden (V1 und V2), ist die Zacke der septalen Depolarisation (welche in diesem Fall positiv wäre) in der Anfangsphase der R-Zacke verborgen. Letztere hat lediglich eine kleine Amplitude und sollte > 0.5 mm in V1, > 1.5 mm in V2 und > 3 mm in V3 betragen (falls diese Werte nicht erreicht werden, spricht man von einer retadierten oder verzögerten R-Progression). Sie ist gefolgt von einer tiefen S-Zacke, welche das “Spiegelbild” der R-Zacke der linken präkordialen Ableitungen darstellt (V5 und V6): Diese beiden Zacken entsprechen der Erregung der freien Wand des linken Ventrikels. Im Verlauf nimmt die Amplitude der R-Zacke zu und die der S-Zacke ab. Der sogenannte R-S-Übergang, d.h. der Übergang der größten Amplitude von der S-Zacke auf die R-Zacke, erfolgt meist in den Ableitungen V3 und V4. Falls dies vorher geschieht, spricht man von einer “Drehung gegen den Uhrzeigersinn”, falls später von einer “Drehung im Uhrzeigersinn”.
In den Ableitungen V5 und V6, welche dem linken Ventrikel gegenüberliegen, findet man den klassischen QRS-Komplex der peripheren Ableitungen, welcher eine kleine q-Zacke beinhaltet, deren Amplitude nicht größer als ein Viertel der R-Zacke sein sollte.
Die ST-Strecke
Diese Strecke betrifft den Teil des EKGs zwischen Ende des QRS-Komplexes (J-Punkt oder Übergang ST) und dem Beginn der T-Welle. Sie repräsentiert den Zustand, bei dem sich das Ende der Depolarisation und der Beginn der Repolarisation überschneiden. Sie ist meist isoelektrisch mit einer Anhebung von < 1 mm in den peripheren Ableitungen, < 2 mm in den rechten und < 1 mm in den linken präkordialen Ableitungen.
Die T-Welle
Die T-Welle spiegelt die Repolarisation der Kammern wider. Die Achse der T-Welle in der Frontalebene entspricht derjenigen des QRS-Komplexes mit einer Abweichung ± 15°. Normalerweise positiv von V1 bis V3 ist sie beim Kind negativ. In der Ableitung V1 (und gelegentlich auch V2) kann die negative T-Welle bis ins Erwachsenenalter persistieren, dies wird auch “persistierende jugendliche Form” genannt. Die De- und Repolarisation betreffen die gleiche ventrikuläre Muskelmasse, die Fläche unter der Kurve der T-Welle und des QRS-Komplexes muss gleich groß sein. Es kann allerdings vorkommen, dass dies auch bei Abwesenheit von kardialen Pathologien nicht erfüllt ist, man spricht dann von “unspezifischen Erregungsrückbildungsstörungen”.
Das QT-Intervall
Dieses Intervall entspricht der Dauer der elektrischen Systole der Herzkammern. Die Dauer variiert abhängig von der Herzfrequenz. Für die praktische Anwendung sollte die maximale Dauer bei einer Herzfrequenz von 70/min nicht länger als 400 ms sein. Für jede Steigerung oder Verminderung um 10/min verändert sich die Dauer des QT-Intervalls um jeweils 40 ms (z.B. bei 80/min QT < 360 ms, bei 60/min QT < 440 ms etc.). Die Bazett-Formel erlaubt die Berechnung der zur Frequenz korrigierten QT-Zeit (QTc). Eine QT-Zeit von über 440 ms gilt als verlängert.
Bazett-Formel
- QTm: QT gemessen in ms
- RR: Intervall RR in Sekunden
- QTc: QT korrigiert in ms
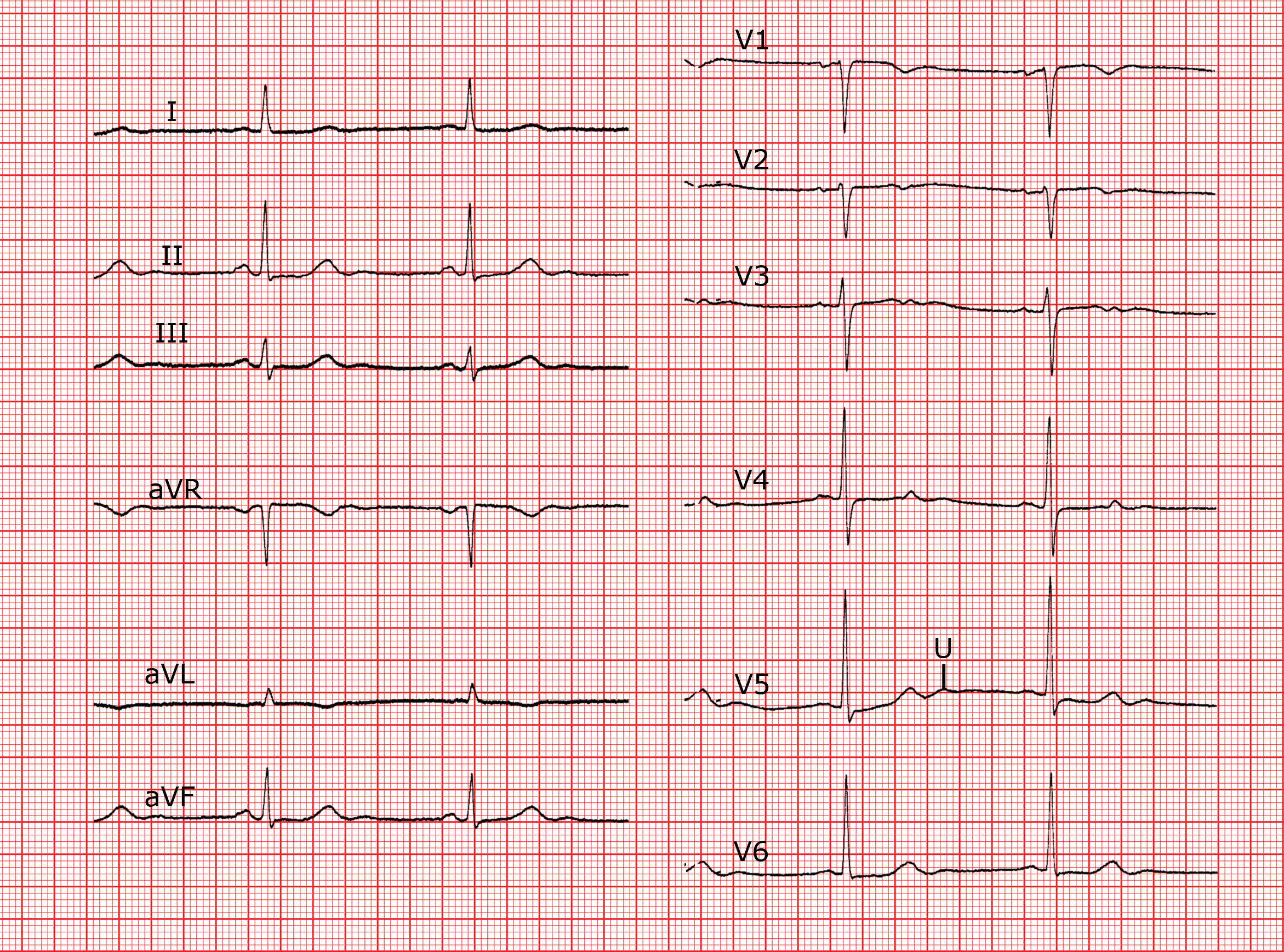
Die U-Welle
Bei der U-Welle handelt es sich um eine positive Welle, welche vor allem in den präkordialen Ableitungen (besonders in V2 und V3) sichtbar ist. Ihre Bedeutung ist umstritten. Zwei Hypothesen existieren zur Erklärung der Entstehung der U-Welle. Es handelt sich entweder um eine verlängerte Repolarisation der M-Zellen der Purkinje-Fasern, oder um eine mechanischen Ursache, die in der Relaxation des ventrikulären Myokards zu suchen ist. Die U-Welle ist wie folgt charakterisiert: Sie ist sichtbar in den präkordialen Ableitungen (V2 und V3), ihre Amplitude ist kleiner oder gleich 2 mm. Sie ist positiv in folgenden Situationen: Gesunder Patient, deutliche Bradykardie, ventrikuläre Hypertrophie, Hypothyroidie, Hypokaliämie, Hypokalzämie, Hypomagnesiämie. Sie ist negativ in folgenden Situationen: Myokardischämie und verschiedene linksventrikuläre Kardiomyopathien.