Atrio-ventrikuläre Tachykardien (AV-Tachykardie)
Wolff-Parkinson-White-Syndrom
Im gesunden Herzen existiert physiologischerweise nur eine Verbindung zwischen den Vorhöfen und den Ventrikeln: AV-Knoten und His-Bündel. Beim Wolff-Parkinson-White-Syndrom (WPW-Syndrom) besteht eine Tachykardie über einen Makroreentrymechanismus über eine zusätzliche (akzessorische) Leitungsbahn. Es handelt sich hierbei um eine zusätzliche Muskelverbindung, welche einen der Vorhöfe mit einer der Kammern verbindet. Diese Verbindung zeichnet sich durch unterschiedliche Leitungseigenschaften im Vergleich zum AV-Knoten aus; der AV-Knoten bremst die Überleitung, die akzessorische Bahn, aus Muskelgewebe bestehend, hingegen akzeleriert die elektrische Überleitung. Es sind also zwei verschiedene Bahnen mit unterschiedlichen elektrischen Eigenschaften vorhanden, welche die Entstehung einer Tachykardie durch Reentrymechanismus erlauben.
Die akzessorische Bahn kann wie folgt überleiten:
- Nur in anterograder Richtung, d.h. von dem Vorhof auf die Kammer.
- Nur in retrograder Richtung, d.h. von der Kammer auf den Vorhof.
- Bidirektional, d.h. in beide Richtungen.
Das akzessorische Bündel kann überall im Bereich der Furche zwischen Vorhof und Ventrikel lokalisiert sein, am häufigsten auf der linken Seite im lateralen Bereich.
Im Sinusrhythmus
Bei Vorhandensein einer anterograd-leitenden akzessorischen Bahn erfolgt die Erregung der Kammer parallel über die akzessorische Bahn und über den AV-Knoten. Der AV-Knoten bremst die Überleitung, die akzessorische Bahn hingegen akzeleriert, wie bereits beschrieben, die Überleitung. Es resultiert ein Fusions-QRS-Komplex, die Kammer wird zuerst durch die akzessorische Bahn depolarisiert. Es besteht eine sogenannte Präexzitation, welche im EKG im Sinusrhythmus durch die sogenannte δ –Welle sichtbar wird. Das PQ-Intervall ist verkürzt, der QRS-Komplex hingegen verbreitert (häufig $\gtr$ 120 ms) und die Repolarisation verändert. Je stärker die akzessorische Bahn an der Erregung der Kammer partizipiert, desto stärker ist die δ–Welle ausgeprägt und der QRS-Komplex verbreitert. Wenn im Gegensatz dazu die Kammererregung hauptsächlich über die normalen physiologischen Leitungsbahnen geschieht, ist der QRS-Komplex nur leicht verändert oder sogar normal, in diesem Fall spricht man von einer verborgenen/versteckten akzessorischen Bahn. Wenn es sich um einen symptomatischen Patienten mit einer anterograd-leitenden akzessorischen Bahn handelt, spricht man vom Wolff-Parkinson-White-Syndrom. Am häufigsten befinden sich diese Bahnen auf der linken Seite, einige kongenitale Vitien weisen eine erhöhte Inzidenz auf (z.B. Morbus Ebstein).
Es gibt weitere nodo-ventrikuläre akzessorische Bahnen, welche hier nicht weiter erwähnt werden, da diese spezialisierte elektrophysiologische Untersuchungen erforderlich machen und außerdem sehr selten sind.
Eine akzessorische Bahn kann auch eine rein retrograde Leitungsfähigkeit haben. Im Sinusrhythmus erfolgt die anterograde Erregung der Kammer ausschließlich über die normalen physiologischen nodalen Leitungsbahnen, es ist also keine δ –Welle im EKG vorhanden, man spricht von einer verborgenen Bahn.
Die akzessorischen Bahnen mit anterograder Leitungsfähigkeit können auch retrograd leiten. Ferner können auch mehrere Bahnen gleichzeitig vorhanden sein (multiple akzessorische Bahnen): Der QRS-Komplex hat dann im Sinusrhythmus verschiedene Morphologien, abhängig von der Beteiligung der jeweiligen Bahnen an der Kammererregung. Dies hängt von der Lokalisation, den Leitungseigenschaften und den Refraktärperioden der einzelnen Bahnen ab, aber auch vom neurovegetativen Tonus und von involvierten antiarrhythmischen Medikamenten. Das Vorhandensein von mehreren akzessorischen Bahnen kann multiple atrioventrikuläre Tachykardien provozieren, deren elektrokardiographische Interpretation manchmal schwierig ist.
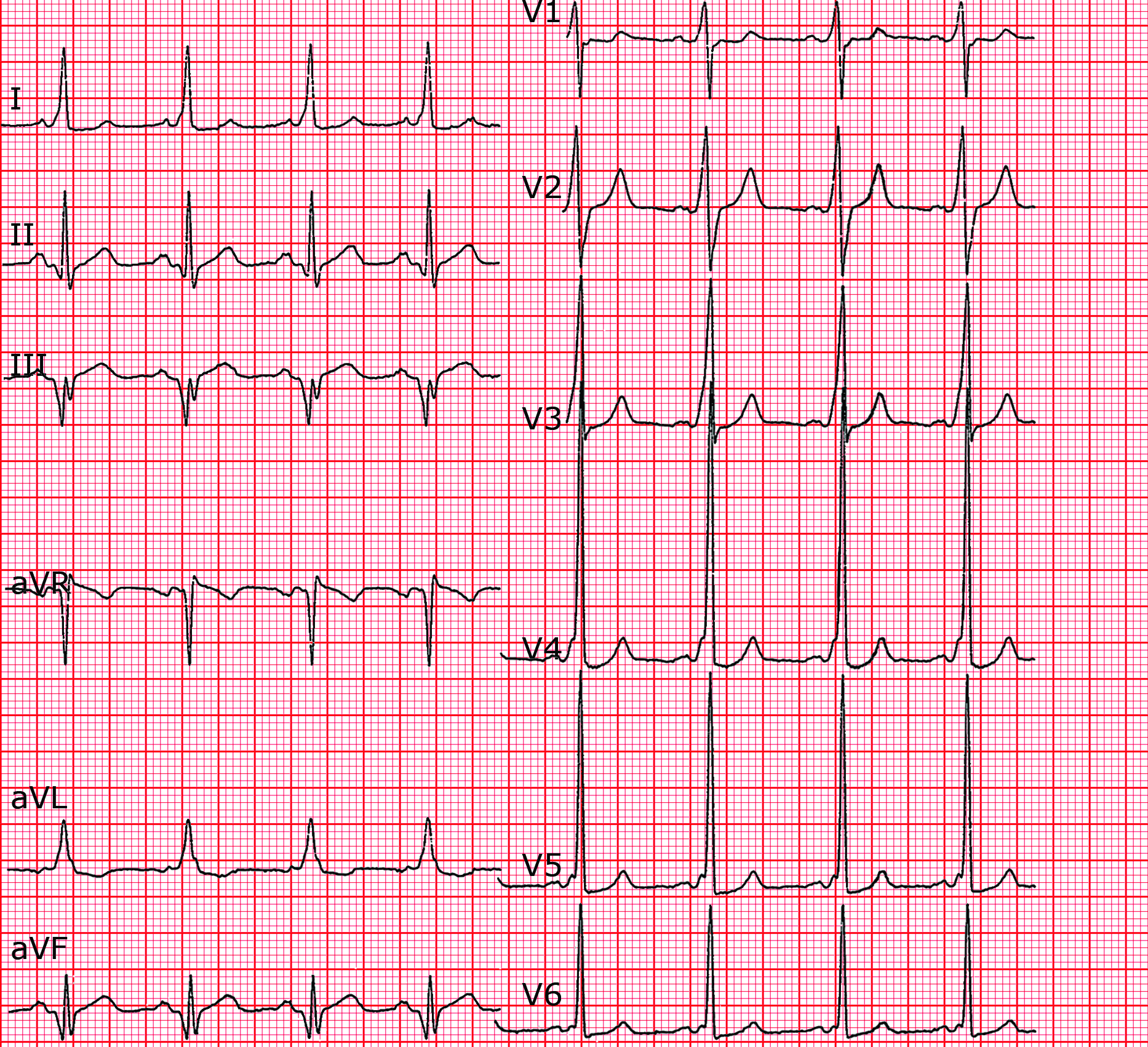
EKG hast akzessorische Bahn in linker posteroseptaler Region lokalisiert, wie die Achse der δ-Welle zeigt) Kurzes PR- bzw. PQ-Intervall mit δ-Welle als Zeichen der Präexitation. Bei Vorliegen einer Präexzitation haben die Repolarisationsstörungen keinen diagnostischen Wert, sie sind die Folge der anormalen Depolarisation und sollten nicht als Ischämiezeichen gewertet werden. Die Q-Zacken sind keine Hinweise auf eine stattgehabte Ischämie.
Orthodrome Tachykardie
Dies ist die häufigste Tachykardie in Verbindung mit einer akzessorischen Bahn. Es handelt sich um einen Makroreentry, welcher die normalen AV-Knotenleitungsbahnen in anterograder Richtung zur Aktivierung der Kammern und die akzessorische Bahn für die retrograde Leitung zur Vorhoferregung verwendet. Vor Erreichen der akzessorischen Bahn depolarisiert die elektrische Welle den gesamten Ventrikel, dies stellt einen relativ langen Weg bis zur Aktivierung des Vorhofs über die akzessorische Bahn dar. Dadurch wird erklärt, warum die P’-Welle meist relativ weit nach dem QRS-Komplex erscheint (über 100 ms).
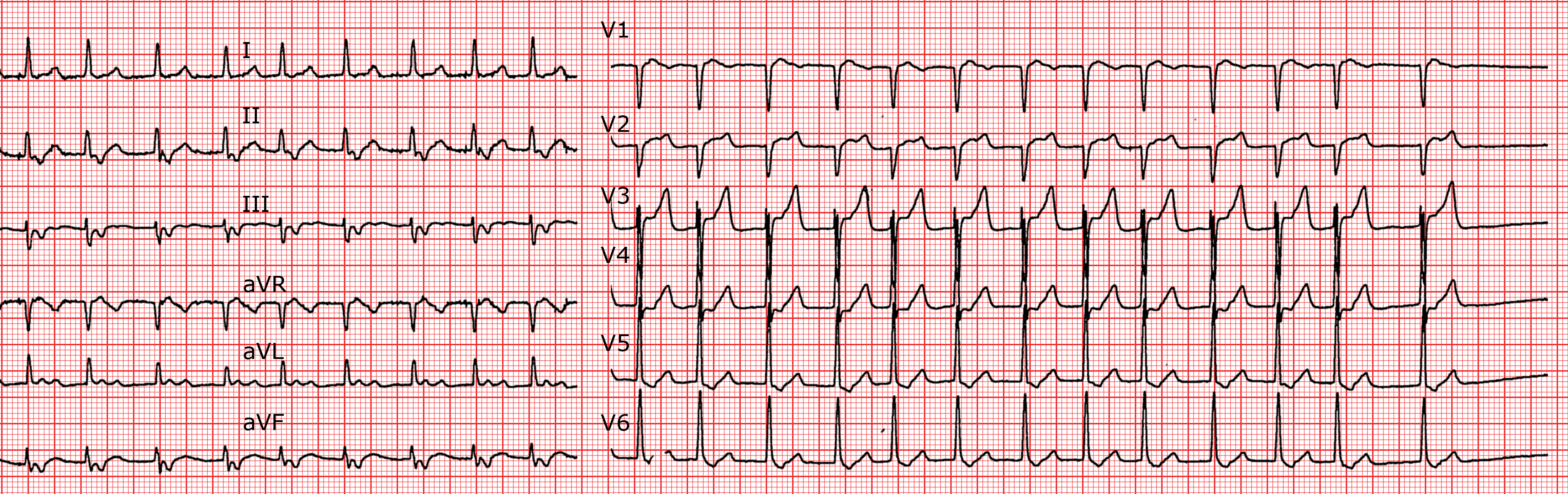
Es gibt einen wichtigen Unterschied im Vergleich zur AV-Knoten-Reentrytachykardie, bei der die P’-Welle beinahe im QRS-Komplex verborgen ist. Bei der orthodromen Tachykardie können die P’-Wellen leicht zwischen zwei QRS-Komplexen identifiziert werden: Das RP’-Intervall entspricht der retrograden Überleitung über die akzessorische Bahn (schnelle Überleitung); das P’R-Intervall entspricht der wesentlich langsameren anterograden AV-Überleitung. Aus diesem Grund ist das RP’-Intervall kürzer als das P’R-Intervall. Die Morphologie der P’-Welle erlaubt eine Lokalisation der akzessorischen Bahn: Sie befindet sich linkslateral, wenn die P’-Welle negativ in I und aVL ist; sie ist inferior, wenn die P’-Welle negativ in II, III und aVF ist. Nicht selten beobachtet man einen Alternans der Amplituden der QRS-Komplexe, d.h. jeder zweite QRS-Komplex ist größer als der vorherige. Der Alternans der QRS-Komplexe ist sehr suggestiv für eine orthodromen Tachykardie und liegt in bis zu 30% der Fälle vor. Zum Vergleich, lediglich in 10% der Vorhoftachykardien und nur in 2% der AV-Knoten-Tachykardien ist ein Alternans der QRS-Komplexe vorhanden. Wenn ein Alternans vorliegt, handelt es sich in 90% der Fälle um eine orthodrome AV-Tachykardie über eine akzessorische Bahn.
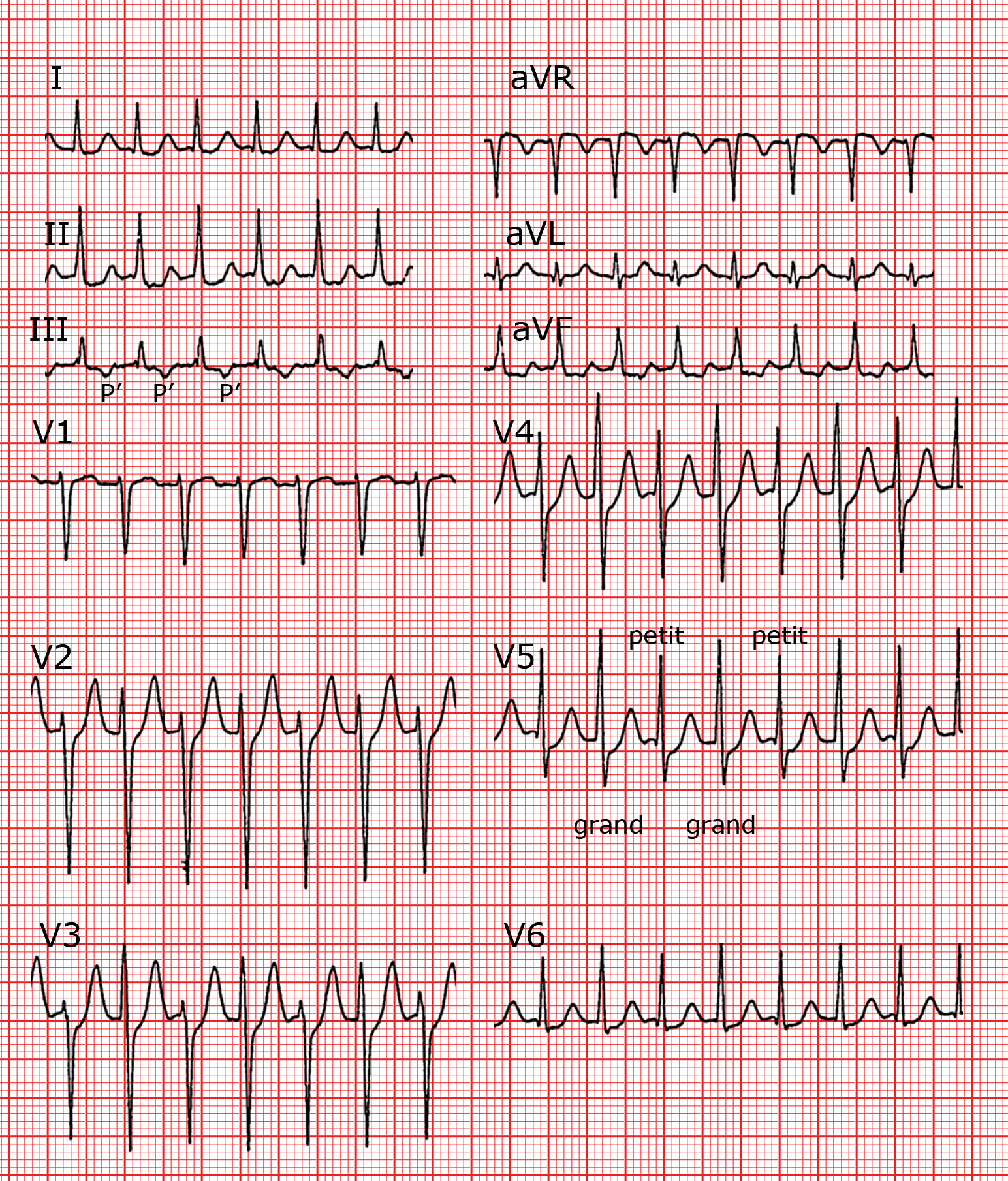
Die QRS-Komplexe der orthodromen Tachykardie können schmal oder breit sein, letzteres im Rahmen einer aberranten Überleitung. Eine Verbreiterung des QRS-Komplexes präsentiert sich am häufigsten mit einem Linksschenkelblock im Unterschied zur AV-Knoten-Tachykardie, bei der am häufigsten der Rechtsschenkelblock auftritt. Bei einer orthodromen Tachykardie mit einem breiten QRS-Komplex ist es häufig schwierig, die P’-Welle zu lokalisieren, da diese teilweise oder vollkommen vom QRS-Komplex maskiert sein kann. Im Zweifel verwendet man die Kriterien zur Differenzierung der Breitkomplextachykardien, welche später eingehender besprochen werden.
An ein wichtiges diagnostisches Element ist zu erinnern: Eine orthodrome Tachykardie mit einem schmalen QRS-Komplex kann sich durch das Auftreten einer aberranten Überleitung in eine Breitkomplextachykardie verwandeln. Es sind in diesem Fall die jeweiligen Zykluslängen zu vergleichen: Wenn der Schenkelblock die Zykluslänge der Tachykardie um mindestens 30 ms verlängert (bzw. die Tachykardie verlangsamt), dann befindet sich die akzessorische Bahn homolateral zu dem blockierten Schenkel (verlangsamender Block). Bei Abwesenheit von Überleitungsstörungen wird die Erregung über die beiden Tawara-Schenkel weitergeleitet und erreicht schnell die Stelle des Eintritts der akzessorischen Bahn in den Ventrikel. Im Falle eines Linksschenkelblocks bei einer linken akzessorischen Bahn breitet sich die Erregung über den rechten Schenkel aus und erreicht über das Septum den linken Ventrikel, bevor sie den Ort des Eintritts der akzessorischen Bahn in den Ventrikel erreicht. Dies bedingt eine Verlängerung des Reentrykreislaufs. Ein Rechtsschenkelblock hingegen ändert nicht die Frequenz bei Vorliegen einer linken akzessorischen Bahn.
Antidrome Tachykardie
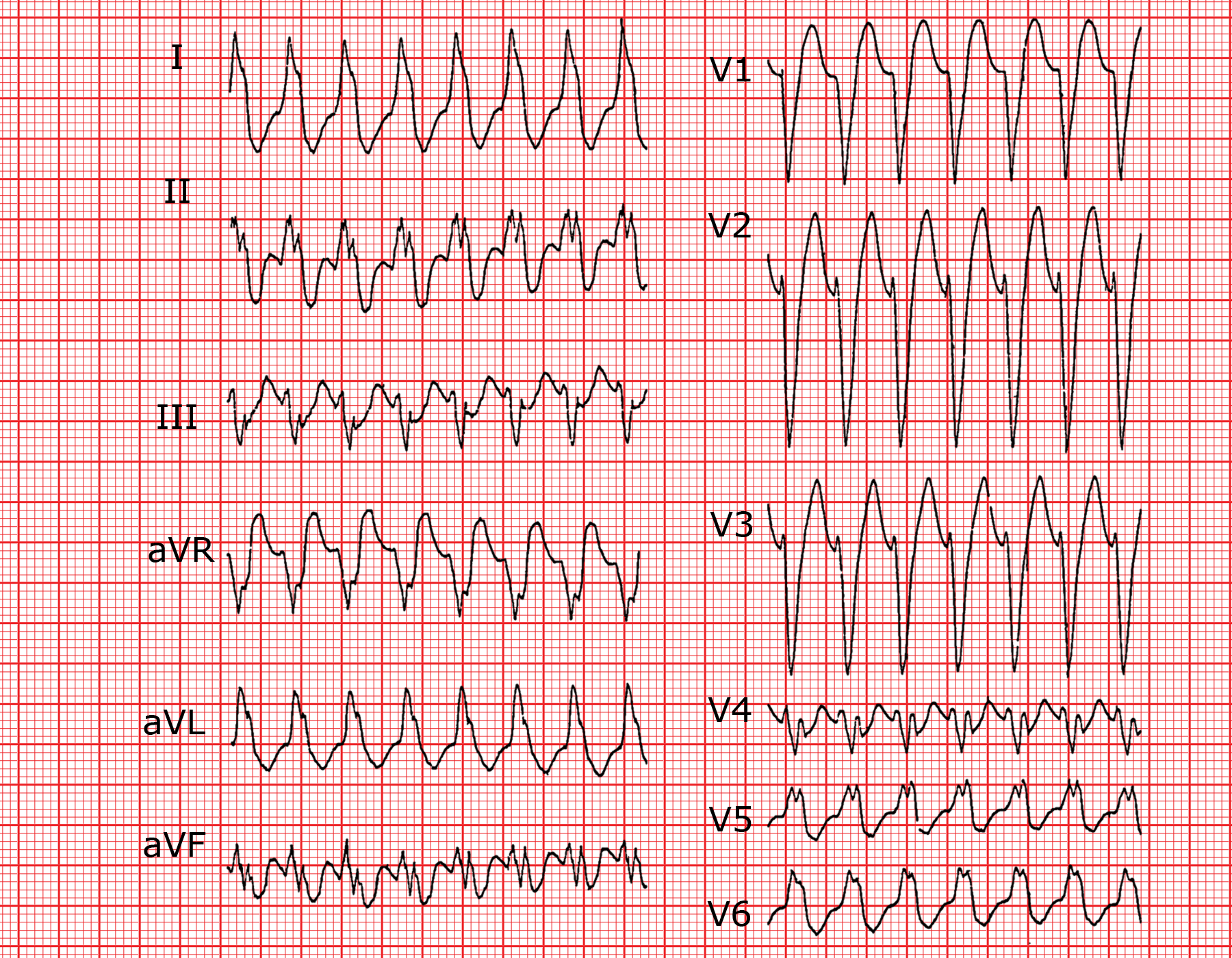
Wesentlich seltener als der oben beschriebene Fall ist die Situation, in der die Erregung die akzessorische Bahn zur anterograden Überleitung und die physiologischen AV-Knotenleitungsbahnen zur retrograden Überleitung verwendet: Die Erregung kreist also in der entgegengesetzten Richtung zur orthodromen Tachykardie. Es handelt sich per Definition aufgrund der Präexzitation immer um eine Tachykardie mit sehr breitem QRS-Komplex, häufig über 140 ms. Der QRS-Komplex ist deformiert und lässt nicht an eine Aberration denken, sondern vielmehr an eine ventrikuläre Herkunft.
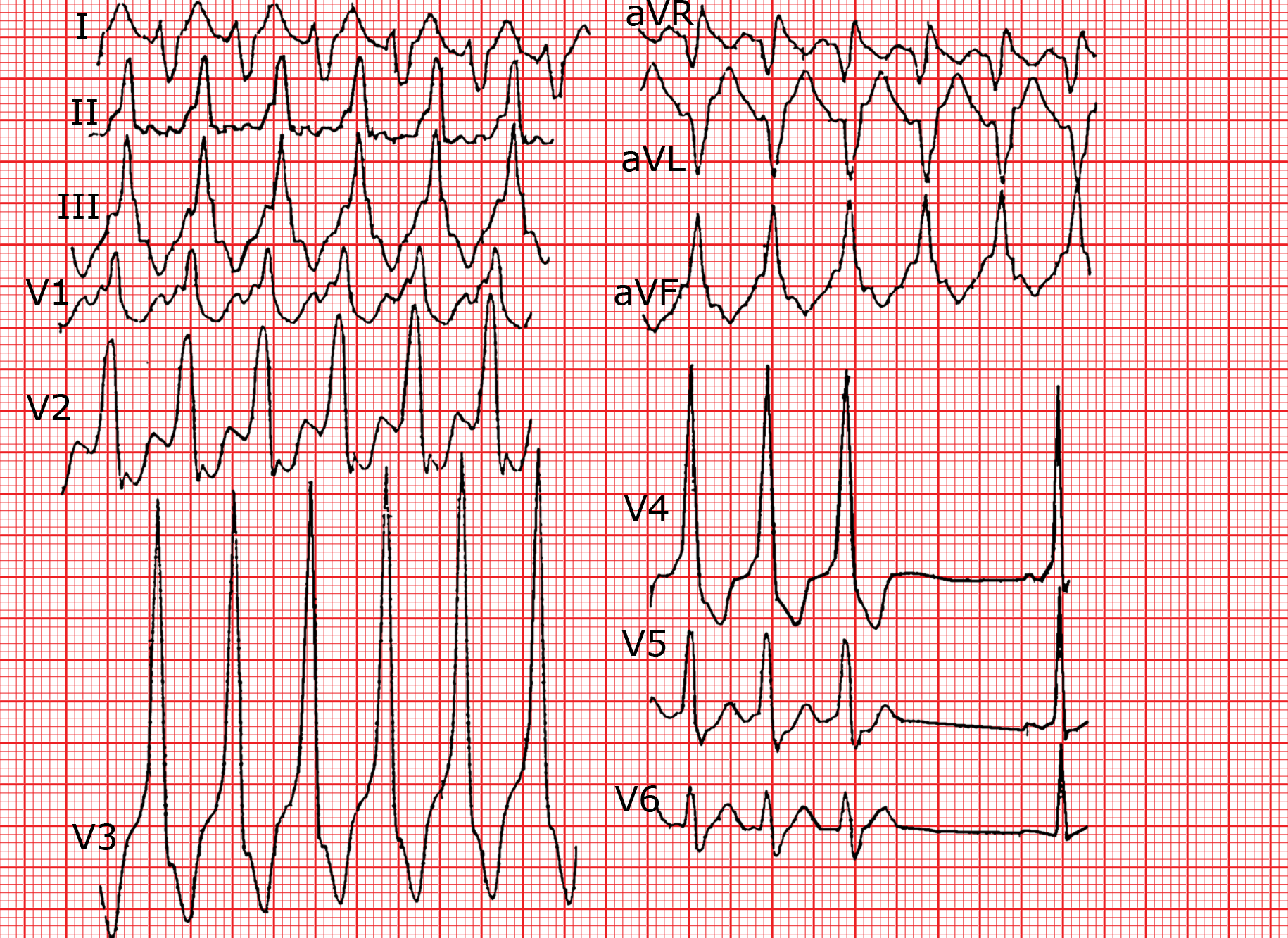
Die EKG hast eine Antidrome Tachykardie bei WPW-Syndrome. Die QRS-Komplexe sind verbreitert (140 ms) und die retrograden P’-Wellen in diesen verborgen. In den Ableitungen V4 bis V6 terminiert sich die Tachykardie. Der darauffolgende QRS-Komplex ist typisch für ein WPW-Syndrom im Sinusrhythmus mit einem kurzen PQ-Intervall und einer δ-Welle.
Vorhofflimmern
Vorhofflimmern ist die dritte Form einer Tachykardie, welche bei Patienten mit akzessorischen Bahnen angetroffen wird. Das Vorhofflimmern kann sowohl über die physiologischen Leitungsbahnen des AV-Knotens als auch über die akzessorische Bahn übergeleitet werden, deren Refraktärzeit sehr kurz ist. Letztere blockiert nicht wie der AV-Knoten einen Teil der Impulse und die Kammerfrequenz kann daher extrem hoch und unregelmäßig sein. Die QRS-Komplexe sind variabel verbreitert, abhängig vom Einfluss der Präexzitation, d.h. abhängig davon, wie stark die Kammererregung über die akzessorische Bahn oder über den AV-Knoten erfolgt. Diese Arrhythmie ist gefährlich, die sehr hohen Kammerfrequenzen werden hämodynamisch schlecht toleriert und können bis zu einem Kammerflimmern und einem plötzlichen Herztod führen, dies tritt am häufigsten bei jungen Patienten auf.
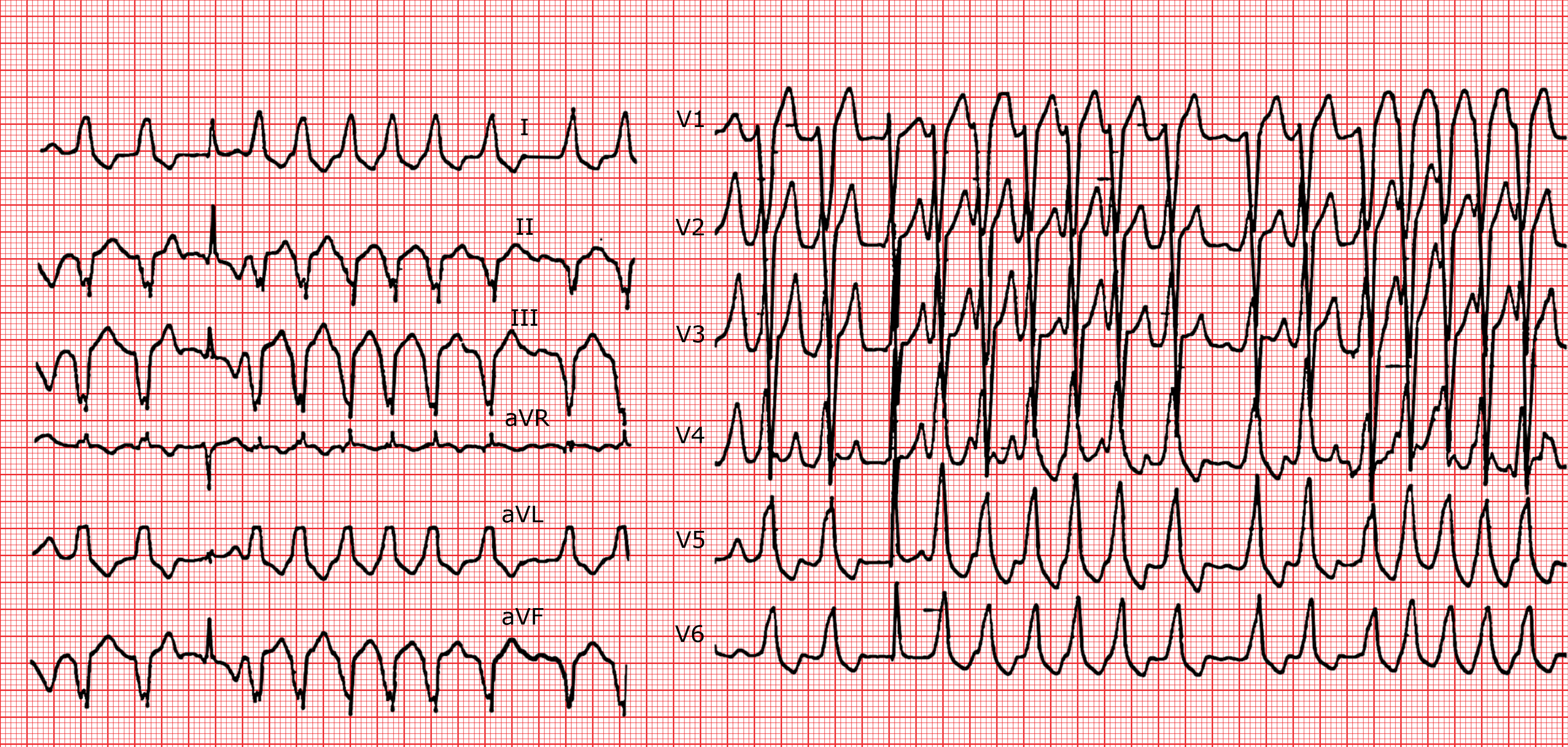
Es ist wichtig, mit Hilfe des EKGs die akzessorische Bahn zu lokalisieren. Dies hat eine Bedeutung für die Therapie mit einer Radiofrequenzablation zur Verödung der akzessorischen Bahn. Bei einer QRS-Dauer von über 120 ms kann durch Analyse der Achsen des QRS-Komplexes sowie der δ-Welle eine anterograd-leitende akzessorische Bahn lokalisiert werden. Die Achsen der δ-Welle und des QRS-Komplexes sollten konkordant sein bzw. nicht weiter als 30° voneinander abweichen, sonst muss der Verdacht auf das Vorliegen zweier akzessorischer Bahnen gestellt werden. Die Tabelle 1 gibt vereinfacht einige Hinweise zur Lokalisation einer akzessorischen Bahn.
| Ableitung | LL | PS | RL | AS |
|---|---|---|---|---|
| I | 0,– | + | + | + |
| II | + | –,0 | + | + |
| III | + | – | +,0,– | + |
| aVL | – | + | + | + |
| aVF | + | – | + | + |
| V1 | + | +,0,– | –,0 | – |
| V2 | + | + | 0,– | – |
| V6 | –,0,+, | + | + | + |
- LL = Linkslaterale Lokalisation der akzessorischen Bahn.
- PS = Posteroseptale Lokalisation.
- RL = Rechtslaterale Lokalisation.
- AS = Anteroseptale Lokalisation.
- - = negative δ-Welle.
- + = positive δ-Welle.
- 0 = isoelektrische δ-Welle.
Zusammenfassend gibt die einen Überblick über die verschiedenen mit dem WPW-Syndrom assoziierten Arrhythmien:
-
Sinusrhythmus mit Fusionskomplexen resultierend aus der gleichzeitigen Erregung der Kammer über die anterograd-leitende akzessorische Bahn und den AV-Knoten.
-
Orthodrome Tachykardie. Die physiologischen AV-Knotenleitungsbahnen werden anterograd erregt, die Vorhöfe werden über die retrograd-leitende akzessorische Bahn erregt. Der QRS-Komplex ist schmal (kann aber verbreitert sein im Falle einer aberrierenden Überleitung, funktionell oder vorbestehend).
-
Antidrome Tachykardie. Die akzessorische Bahn leitet anterograd und die physiologischen Bahnen retrograd. Der QRS-Komplex ist obligatorisch verbreitert.
-
Vorhofflimmern. Die QRS-Komplexe sind unregelmäßig und variabel verbreitert, abhängig vom Einfluss der Präexzitation bzw. der Fusion der Überleitung über die physiologischen und die akzessorischen Bahnen. In der Regel erlaubt der AV-Knoten keine sehr hohen Kammerfrequenzen, dies führt dazu, dass im Falle von hohen Frequenzen überwiegend die akzessorische Bahn für die Überleitung verwendet wird und der QRS-Komplex breit ist. Bei niedrigen Frequenzen besteht eine Fusion der Erregung und der QRS-Komplex ist schmäler (siehe Beispiele und Text für weitere Ausführungen).
Permanente junktionale reziproke Tachykardie1
Das Substrat dieser Tachykardie ist eine am häufigsten im Bereich des Ostiums des Sinus coronarius gelegene akzessorische Bahn mit langsamen und ausschließlich retrograden Leitungseigenschaften. Der Makroreentry sieht wie folgt aus: Anterograde Leitung auf die Kammern über die nodo-hissären Bahnen, langsame retrograde Leitung auf die Vorhöfe über die akzessorische Bahn. Die P’-Welle ist negativ in den inferioren Ableitungen und das RP’-Intervall größer als das P’R-Intervall (die anterograde Leitung ist schneller als die retrograde Leitung). Die Frequenz dieser Tachykardie ist mit 100 bis 150/min nicht sehr hoch und sie tritt daher häufig unbemerkt auf. Aus diesem Grund kann sie die Ursache einer Tachykardiomyopathie sein. Als Differentialdiagnose kommen andere supraventrikuläre Tachykardien in Frage, bei denen negative P’-Wellen in den inferioren Ableitungen auftreten, wie bei einer tiefen Vorhoftachykardie oder einer atypischen AV-Knoten-Reentrytachykardie.
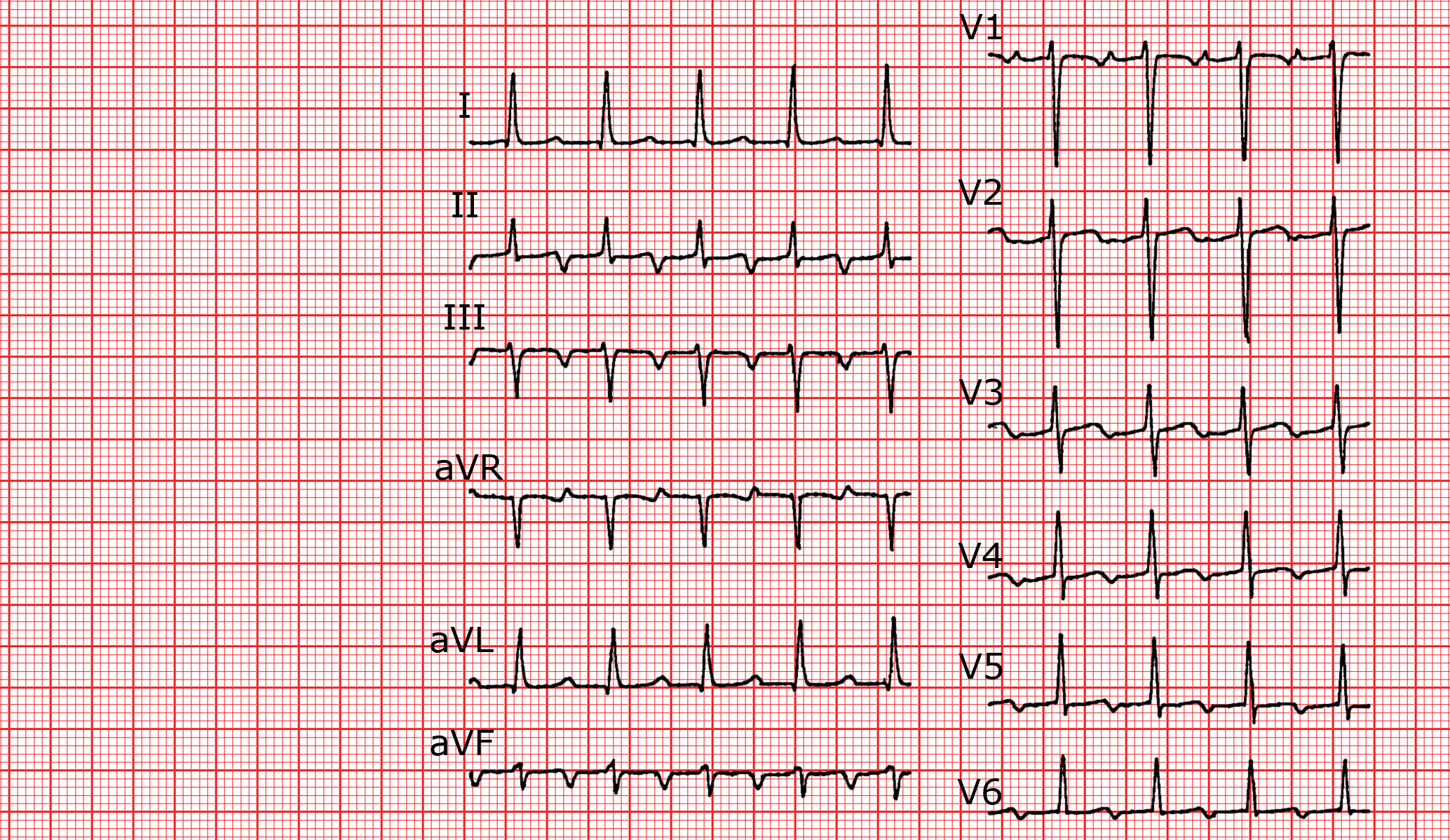
Algorithmus zur Diagnostik der Schmalkomplextachykardien
Die Analyse eines EKGs bei Vorhandensein einer Schmalkomplextachykardie muss erlauben, zwischen folgenden Tachykardien zu unterscheiden: Sinustachykardie, Vorhofflimmern, Vorhofflattern oder Vorhoftachykardie, AV-Knoten-Reentrytachykardie (AVNRT), AV-Tachykardie (AVRT) (aufgrund einer akzessorischen Bahn).
Das folgende Schema erlaubt, diese Unterscheidung vorzunehmen (die meisten hier verwendeten Elemente wurden in den vorangegangenen Kapiteln für die einzelnen Tachykardien separat beschrieben).
Folgende Elemente werden zur Diagnose verwendet: Frequenz der Tachykardie, Un- oder Regelmäßigkeit, die Morphologie des QRS-Komplexes, die Polarität und Lokalisation der P’-Welle (das Verhältnis RP’/P’R), das Vorhandensein eines Alternans der QRS-Komplexe, der Effekt des Auftretens eines spontanen oder durch vagale Manöver provozierten AV-Blocks. Ebenfalls kann das Auftreten eines Schenkelblocks die Diagnose erleichtern.
Vorgehen zur Bestimmung des Mechanismus einer regelmäßigen Schmalkomplextachykardie
-
Versuche vagale Manöver; falls sich die Tachykardie terminiert, handelt es sich mit abnehmender Wahrscheinlichkeit um folgende Formen:
-
orthodrome Tachykardie.
-
AVNRT oder, seltener, fokale Vorhoftachykardie. Ein AV-Block, der die Tachykardie nicht terminiert, demaskiert die Frequenz der Vorhofaktivität, welche höher bei einem Vorhofflattern ($\gtr$ 240/min) als bei einer Vorhoftachykardie ist. Ein Bespiel einer Terminierung einer junktionalen Tachykardie durch Karotissinusmassage ist im illustriert.
-
-
Suche einen elektrischen Alternans der QRS-Komplexe: Dies ist in der Regel ein Hinweis auf eine orthodrome Tachykardie bei Vorliegen einer akzessorischen Bahn.
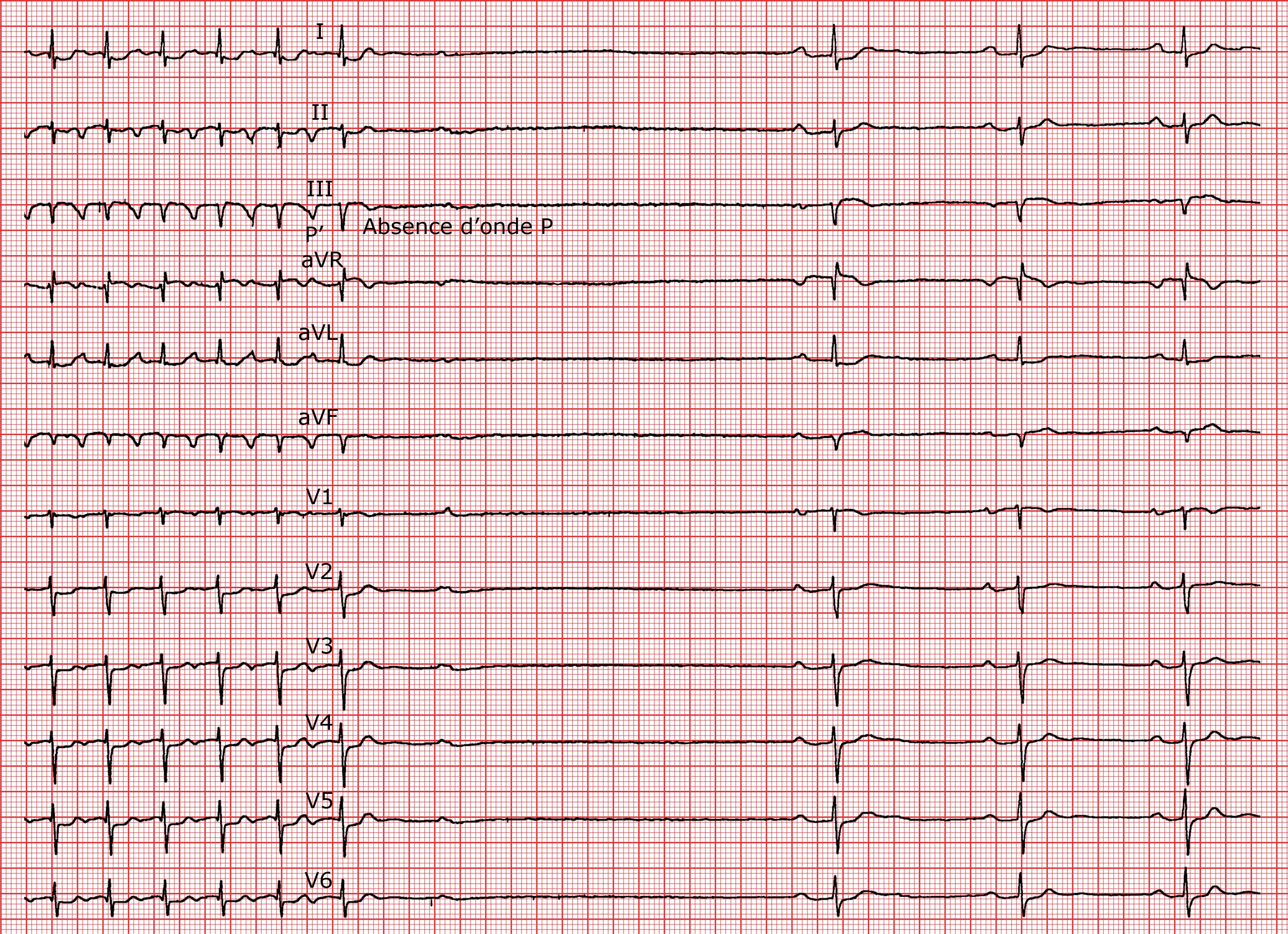
Verhältnis RP’/P’R
-
< 1: Orthodrome Tachykardie über eine akzessorische Bahn mit schneller Leitung oder Vorhoftachykardie mit langsamer AV-Überleitung.
-
= 1: Vorhoftachykardie, AV-Knoten-Reentrytachykardie mit 2:1-Block (die Kammerfrequenz liegt zwischen 90 und 110/min), “slow-slow”-AV-Tachykardie.
-
> 1: Atypische AV-Knoten-Reentrytachykardie, Vorhoftachykardie, Orthodrome Tachykardie über eine akzessorische Bahn mit langsamer Leitung (PJRT).
-
Keine P’-Wellen sichtbar: Typische AV-Knoten-Reentrytachykardie.
Morphologie der P’-Wellen
-
Negativ in II, III und aVF: Vorhoftachykardie aus dem tiefen Vorhof, atypische AV-Knoten-Reentrytachykardie, orthodrome Tachykardie über eine posteroseptale akzessorische Bahn.
-
Negativ in I und aVL: Orthodrome Tachykardie über eine links-laterale akzessorische Bahn, linke Vorhoftachykardie.
-
Positiv in II, III, aVF: Vorhoftachykardie.
- V = Ventrikelsignal
- A = Vorhofsignal
- H = Hisbündelsignal
- RA = rechter Vorhof
- HIS = His-Bündel
- I: AV-Knoten-Reentrytachykardie (AVNRT).
- II: Fokale Vorhoftachykardie oder PJRT.
- III: AV-Reentrytachykardie.
Differentialdiagnostik der regelmäßigen Schmalkomplextachykardien
| EKG | AVNRT | Orthodrom | Vorhof | PJRT | |----------------------------|---------------|-------------------|------------------------------|------------------| | AV-Block | (+) | - | ++ | - | | Alternanz | (+) | (+++) | (+) | - | | P-Welle | Im QRS | RP’ $\less$ P’R | Zwischen den QRS-Komplexen | RP’ $\gtr$ P’R | | Polarität der P-Welle | -II, III, aVF | Variabel | Variabel | - II, III, aVF | | Aberration der Überleitung | + (RSB) | ++ (LSB) | + | - |
- RSB: Rechtsschenkelblock.
- LSB: Linksschenkelblock.
- Orthodrom: orthodrome Tachykardie über akzessorische Bahn.
- PJRT: Permanente junktionale reziproke Tachykardie (“de Coumel”) über eine akzessorische Bahn mit langsamer retrograder Überleitung.